Антикоагулянты прямого действия
КЛАССИФИКАЦИЯ
Антикоагулянты прямого действия отличаются по механизмам и степени избирательности (селективности) действия на факторы свертывания крови.
По необходимости дополнительных кофакторов для проявления фармакологических эффектов
• Антикоагулянты прямого действия (нуждаются в кофакторах):
✧ НФГ;
✧ низкомолекулярные гепарины (НМГ);
✧ ингибитор активированного Х (Ха) фактора свертывания крови — фондапаринукс натрия.
• Антикоагулянты прямого действия (не нуждаются в кофакторах):
✧ ингибиторы тромбина прямого действия (аргатробан, бивалирудин, лепирудин, дабигатран, ривароксабан).
По избирательности действия
• Неселективные препараты:
✧ НФГ;
✧ НМГ.
• НФГ и НМГ способствуют инактивации нескольких факторов свертывания крови.
• Селективные препараты:
✧ ингибитор активированного Х (Ха) фактора свертывания крови;
✧ ингибиторы тромбина прямого действия.
В настоящее время на практике в основном используют препараты для парентерального введения. ЛС для приема внутрь (дабигатран, ривароксабан) активно изучаются и пока рекомендованы только для профилактики венозных тромбозов в ортопедической хирургии.
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Препараты нейтрализуют факторы свертывания в плазме крови.
Нефракционированный гепарин
Представлен смесью гликозаминогликанов разной молекулярной массы, часть из которых способна связываться с антитромбином, увеличивая его способность образовывать соединение с рядом активированных факторов свертывания крови (IIa, IХа, Ха, XIa и XIIa). Ключевую роль отводят воздействию на Ха и IIa (тромбин). Соотношение активности против фактора Ха и активности против фактора IIа у НФГ составляет 1:1.
Низкомолекулярные гепарины
Препараты НМГ получают в результате химической или ферментативной деполимеризации НФГ. По механизму действия они не отличаются от НФГ, но в большей степени влияют на Xа, чем на IIa (тромбин). Соотношение активности против фактора Ха и активности против фактора IIа у НМГ составляет 2–4:1.
Фондапаринукс натрия
Это синтетический сульфатированный пентасахарид, аналог участка молекулы гепарина, с помощью которой он взаимодействует с антитромбином. В результате из каскада свертывания крови избирательно удаляется Xa.
ФАРМАКОКИНЕТИКА
Нефракционированный гепарин
После внутривенного болюсного введения действие препарата начинается немедленно. При подкожном введении НФГ начинает действовать через 20–30 мин. При внутривенном введении период полувыведения обычно составляет около 60–90 мин и зависит от дозы. При подкожном введении биодоступность составляет 10–40%, период полувыведения также зависит от дозы и составляет 8–12 ч из-за замедленного поступления действующего вещества в кровоток.
После внутривенного введения высоких доз до половины препарата выводится в неизмененном виде почками. Кроме того, НФГ неспецифически связывается с белками плазмы крови, эндотелиальными клетками, макрофагами и тромбоцитами, что обусловливает изменчивость, непредсказуемость антикоагулянтного действия и случаи устойчивости к препарату. По этой причине увеличение интенсивности и длительности антикоагуляции происходит непропорционально повышению дозы. Для контроля антикоагулянтного действия НФГ на практике рекомендуют определять АЧТВ, а при введении высоких доз препарата во время инвазивных манипуляций в просвете сосудов, операций с искусственным кровообращением, гемодиализа — активированное время свертывания крови.
Низкомолекулярые гепарины
После внутривенного введения действие НМГ начинается немедленно, максимальное угнетение Ха и IIа в плазме крови происходит в течение около 5 мин. При подкожном введении биодоступность составляет более 90%. Угнетение Ха достигает максимума через 3–4 ч и сохраняется 12–24 ч (зависит от дозы и препарата). При использовании препаратов НМГ для поддержания устойчивого уровня антикоагуляции нет необходимости проводить постоянную внутривенную инфузию, отсутствует необходимость в контроле антикоагулянтного действия. Желаемого эффекта можно достичь при подкожном введении 1–2 раза в сутки.
Клиренс осуществляется преимущественно почками и не зависит от дозы, поэтому при почечной недостаточности НМГ могут накапливаться в плазме крови (особенно выраженные изменения происходят при СКФ <30 мл/мин). Соответственно при выраженной почечной недостаточности рекомендуют изменять дозу с учетом достигнутого уровня активности против Ха в плазме крови (из-за возможной кумуляции необходимы повторные определения уровня активности против Ха). Кроме того, этот показатель предлагают оценивать при беременности (каждые 1–3 мес) и при выраженном ожирении (хотя бы однократно). Контроль осуществляют на пике действия препарата, примерно через 4 ч после подкожной инъекции. Вместе с тем в подобных ситуациях предложены схемы дозирования НМГ, не предполагающие обязательного контроля анти-Ха активности в крови.
Целевые значения активности против Ха в плазме крови при профилактическом использовании низких доз НМГ составляют 0,1–0,5 МЕ/мл; при двукратных инъекциях лечебных доз — 0,5–1,2 МЕ/мл и при однократном введении лечебных доз — 1,0–2,0 МЕ/мл.
Фондапаринукс натрия
При подкожном введении биодоступность составляет 100%. Максимальную стабильную концентрацию и активность против Ха в плазме крови отмечают через 2–3 ч. Период полувыведения составляет 17–21 ч (увеличивается у пациентов старше 75 лет, а также при массе тела менее 50 кг). Препарат в неизмененном виде выводится почками; этот процесс замедляется при клиренсе креатинина <80 мл/мин, особенно сильно — при клиренсе креатинина <30 мл/мин.
ПОКАЗАНИЯ
Препараты этой группы следует вводить внутривенно или подкожно в переднюю брюшную стенку.
Важно! Внутримышечные инъекции недопустимы!
Нефракционированный гепарин
• ОКС.
• Профилактика и лечение венозного тромбоза.
• Профилактика и лечение ТЭЛА.
• Подготовка к кардиоверсии или неотложная кардиоверсия при ФП или ТП.
• Протезирование клапанов сердца.
• Манипуляции в просвете сосудов (включая чрескожные вмешательства).
• Острая тромботическая окклюзия периферических артерий.
• Операции с применением искусственного кровообращения.
• Гемодиализ.
• ДВС-синдром.
• Профилактика тромбообразования в просвете внутрисосудистых катетеров.
Принципы подбора дозы
Устойчивое антитромботическое действие поддерживают с помощью постоянной внутривенной инфузии или подкожных инъекций в дозах, достаточных для преодоления низкой биодоступности. Для быстрого создания необходимой концентрации препарата в крови выполняют внутривенное болюсное введение. Дозу подбирают с учетом массы тела и значений АЧТВ. В начале введения препарата и после любого изменения его дозы АЧТВ необходимо определять каждые 6 ч. При достижении необходимых терапевтических значений в двух последовательных анализах показатель можно измерять 1 раз в сутки. Целевое значение АЧТВ для большинства показаний — в 1,5–2,5 раза выше контрольного (верхняя граница нормы для лаборатории данного лечебного учреждения). Так как величина АЧТВ зависит от чувствительности реактивов и используемого оборудования, рекомендуют предварительно установить соответствие между степенью увеличения АЧТВ и активностью против Ха в плазме крови. Для дозирования НФГ в зависимости от величины АЧТВ применяют специальные алгоритмы (номограммы). В табл. 7-12 отражено отношение (степень прироста) измеренного показателя и верхней границы нормы, принятой в конкретной лаборатории. Следует строго следовать алгоритму и не превышать предписанную дозу препарата.
Характеристики препаратов низкомолекулярных гепаринов
| Препарат | Способ получения |
Средняя молекулярная масса, Дальтон |
T 1/2 в плазме крови, ч2 | Разброс отношений активности анти-Xa к анти-IIa |
Биодоступность, % |
| Дальтепарин натрия | Деполимеризация азотистой кислотой | 6000 | В/в: 1,8–2,3; п/к: 3–5 |
1,9–3,2 | 87 |
| Надропарин кальция | Деполимеризация азотистой кислотой | 4300 | В/в: 2,2–3,5; п/к: 2,3–3,8 |
2,5–4,0 | 98 |
| Эноксапарин натрия | Бензилирование с последующей щелочной деполимеризацией |
4500 | В/в: 3,8–4,0; п/к: 4,6–5,9 |
3,3–5,3 | 91 |
• Внутривенное введение.
✧ Раннее лечение венозного тромбоза и тромбоэмболии легочной артерии. Внутривенный болюс — 80 ЕД на 1 кг массы тела, начальная скорость инфузии — 18 ЕД на 1 кг массы тела в час (не менее 1250–1300 ЕД/ч).
✧ ОКС с подъемом сегмента ST на ЭКГ. В сочетании с фибринолитиком НФГ вводят болюсно 60 ЕД на 1 кг массы тела (не более 4000 ЕД) и начинают постоянную инфузию 12 ЕД на 1 кг массы тела в час (не более 1000 ЕД/ч). АЧТВ определяют через 3, 6, 12 и 24 ч после начала введения препарата.
✧ ОКС без подъема сегмента ST на ЭКГ, острый артериальный тромбоз и профилактика артериальных тромбоэмболий при ФП и протезах клапанов сердца. Объем болюса — 60–80 ЕД на 1 кг массы тела (не более 5000 ЕД). Начальная скорость внутривенной инфузии — 12–18 ЕД на 1 кг массы тела в час (не более 1000 ЕД/ч).
✧ Чрескожные коронарные вмешательства. Болюс НФГ — 70–100 ЕД на 1 кг массы тела, если блокаторы гликопротеинов IIb/IIIa тромбоцитов не применяют, и 50–70 ЕД на 1 кг массы тела при одновременном введении препаратов этой группы. Для контроля определяют активированное время свертывания крови, которое должно составлять 250–350 с. Если блокаторы гликопротеинов IIb/IIIa тромбоцитов не применяют, оно должно составлять 250–300 с при использовании анализатора HemoTec и 300–350 с при использовании анализатора Hemochron, при введении препаратов этой группы — 200–250 с.
✧ Профилактика тромбообразования в просвете катетеров, помещенных в просвет сосудов. Выполняют их периодическое промывание небольшими порциями раствора, содержащего НФГ в дозе 100 ЕД/мл или постоянно вводят раствор, содержащий препарат в дозе 0,5–1,0 ЕД/мл.
Контроль АЧТВ не требуется.
Номограмма введения гепарина натрия с использованием относительных изменений активированного частичного тромбопластинового времени (по отношению к контрольной величине конкретной лаборатории)
| Отношение активированного частичного тромбопластинового времени |
Скорость инфузии гепарина натрия |
| Начальная доза | 70 ЕД на 1 кг массы тела болюсно (не более 5000 ЕД, затем 18 ЕД/(кг×ч), но не более 1250 ЕД/ч |
| АЧТВ <1,2 контрольной величины | 70 ЕД на 1 кг массы тела болюсно и увеличить скорость инфузии на 4 ЕД/(кг×ч) |
| АЧТВ <1,2–1,5 контрольной величины | 40 ЕД на 1 кг массы тела болюсно и увеличить скорость инфузии на 2 ЕД/(кг×ч) |
| АЧТВ <1,5–2,3 контрольной величины | Без изменений |
| АЧТВ <2,3–3 контрольной величины | Уменьшить скорость инфузии на 2 ЕД/(кг×ч) |
| АЧТВ >3 контрольной величины | Остановить введение на 1 ч, затем продолжить его, уменьшив скорость введения на 3 ЕД/(кг×ч) |
• Подкожное введение. Такой способ введения высоких доз НФГ под контролем АЧТВ можно использовать, когда необходимо поддерживать терапевтический уровень антикоагуляции в течение длительного времени. Однако добиться желаемого в этом случае очень сложно, поэтому лучше использовать непрямые коагулянты (НАКГ) или лечебную дозу НМГ.
• Подкожное введение низких доз НФГ (5000 ЕД 3 раза в сутки) используют для профилактики венозного тромбоза.
Контроль АЧТВ не требуется.
Препараты низкомолекулярных гепаринов
Их используют по тем же показаниям, что и НФГ. Препараты НМГ имеют особенности применения и дозирования, поэтому перед началом использования конкретного НМГ следует ознакомиться с рекомендациями производителя (изложены в инструкции по применению).
Принципы подбора дозы
Препараты дозируют в МЕ активности против Ха. Выбор лечебной дозы осуществляют с учетом массы тела больного. Объем болюса и доза последующих введений НФГ зависят от клинических обстоятельств.
• Венозный тромбоз и немассивная ТЭЛА.
✧ Далтепарин натрия назначают в дозе 200 МЕ на 1 кг массы тела (не более 18 000 МЕ) подкожно каждые 24 ч (при повышенном риске кровотечения — 100 МЕ на 1 кг массы тела каждые 12 ч).
✧ Надропарин кальция — в дозе 86 МЕ на 1 кг массы тела подкожно каждые 12 ч или 171 МЕ на 1 кг массы тела (не более 17 100 МЕ) каждые 24 ч.
✧ Эноксапарин натрия — в дозе 150 МЕ на 1 кг массы тела (1,5 мг на 1 кг массы тела) подкожно каждые 24 ч или 100 МЕ на 1 кг массы тела (1 мг на 1 кг массы тела) каждые 12 ч.
• Острый коронарный синдром без подъема сегмента ST на электрокардиограмме
✧ Далтепарин натрия в дозе 120 МЕ на 1 кг массы тела (не более 10 000 МЕ) подкожно каждые 12 ч.
✧ Надропарин кальция — первая доза внутривенно болюсно (86 МЕ на 1 кг массы тела), затем подкожно 86 МЕ на 1 кг массы тела каждые 12 ч.
✧ Эноксапарин натрия — в дозе 100 МЕ на 1 кг массы тела (1 мг на 1 кг) каждые 12 ч подкожно [перед первой подкожной инъекцией можно внутривенно ввести болюс 3000 МЕ (30 мг) препарата].
• Чрескожные коронарные вмешательства. На фоне продолжающегося подкожного введения эноксапарина натрия переходить на НФГ во время процедуры нежелательно. Если после последнего введения эноксапарина натрия прошло менее 8 ч, вмешательство можно осуществлять без дополнительного введения препарата, если 8–12 ч, непосредственно перед процедурой его внутривенно вводят в дозе 0,3 мг на 1 кг массы тела. Проверенных схем использования далтепарина натрия или надропарина кальция во время чрескожных коронарных вмешательств не разработано. В этих случаях разумно начинать процедуру не ранее чем через 12 ч после подкожной инъекции препарата и во время ее выполнения использовать НФГ.
• Профилактика венозного тромбоза и тромбоэмболии легочной артерии у нехирургических больных. Подкожно вводят далтепарин натрия 5000 МЕ или эноксапарин натрия 4000 МЕ (40 мг) каждые 24 ч. У больных с высоким риском подобных осложнений возможно использование надропарина кальция (0,4 мл при массе тела не выше 70 кг; 0,6 мл при массе тела выше 70 кг).
Фондапаринукс натрия
• ОКС без стойкого подъема сегмента ST на ЭКГ.
• ИМ с подъемом сегмента ST на ЭКГ при проведении тромболитической терапии или отсутствии реперфузионного лечения.
• Венозный тромбоз и немассивная ТЭЛА.
• Профилактика венозных тромбозов и тромбоэмболии легочной артерии у нехирургических больных.
Принципы подбора дозы
Препарат вводят подкожно 1 раз в сутки. При ОКС, профилактике венозного тромбоза используют дозу 2,5 мг. У больных с ИМ с подъемом сегмента ST на ЭКГ первую дозу рекомендуют вводить внутривенно. При лечении венозного тромбоза и немассивной ТЭЛА доза зависит от массы тела больного и составляет 5 мг при массе тела <50 кг, 7,5 мг — при массе тела 50–100 кг и 10 мг — при массе тела >100 кг.
При выполнении чрескожных коронарных вмешательств на фоне лечения фондапаринуксом натрия необходимо дополнительно вводить стандартные дозы НФГ. Плановые чрескожные коронарные вмешательства желательно осуществлять как минимум через 24 ч после последнего подкожного введения препарата и во время процедуры использовать НФГ.
ПОБОЧНЫЕ ЭФФЕКТЫ
При назначении антикоагулянтов прямого действия могут возникать побочные эффекты; наиболее часто — кровотечения и тромбоцитопения.
• Кровотечения — основной побочный эффект антикоагулянтов прямого действия. Чтобы уменьшить риск образования гематом, при использовании лечебных доз антикоагулянтов прямого действия желательно также избегать любых внутримышечных инъекций.
✧ Тактика ведения больных с кровотечением. Во многих случаях достаточно отменить препарат. Антидот гепарина натрия — протамина сульфат, 1 мг которого полностью нейтрализует 100 ЕД НФГ, но не более 60% их антикоагулянтной активности. Из-за риска возникновения тяжелых побочных эффектов (брадикардия, артериальная гипотензия, вплоть до шока, анафилактические реакции) препарат следует использовать только в случаях, когда требуется немедленное прекращение действия гепарина натрия, вводить только внутривенно медленно, предварительно убедившись в отсутствии гиповолемии, и иметь наготове средства оказания неотложной помощи. У фондапаринукса натрия отсутствует специфический антидот.
Для устранения его влияния на систему свертывания крови переливают свежезамороженную плазму крови и внутривенно вводят фактор свертывания крови VIIа.
• Тромбоцитопения при использовании препаратов гепарина возникает достаточно часто, что в большинстве случаев не требует отмены препарата, и возникшие изменения проходят самопроизвольно.
✧ Иммунная тромбоцитопения (возникает редко) — крайне тяжелое осложнение, которое следует заподозрить при значительном снижении содержания тромбоцитов (более 50% исходного или <100 тыс. в 1 мм3), возникновении необъяснимых тромбозов и эмболий, появлении
некрозов кожи в месте введения препарата. Характерный признак заболевания — выявление антител к комплексу гепарина и тромбоцитарного фактора IV.
✧ В начале лечения необходимо частое определение количества тромбоцитов в крови (ежедневно или хотя бы через день до 14 сут или более ранней отмены препаратов гепарина). Если больной получал препараты гепарина в предшествующие 3,5 мес, необходимо повторно определить содержание тромбоцитов в крови в пределах суток после начала использования препарата.
✧ При подозрении на иммунную тромбоцитопению любое использование препаратов гепарина необходимо прекратить. В этом случае для лечения используют ингибиторы тромбина прямого действия, а после восстановления нормального числа тромбоцитов переходят на АВК. Полагают, что при использовании препаратов НМГ тромбоцитопения возникает реже. Фондапаринуксу натрия это осложнение не свойственно.
• Другие побочные эффекты возникают реже, имеют меньшее клиническое значение.
✧ Местные реакции в местах введения.
✧ При длительном введении препаратов гепарина существует риск возникновения гиперкалиемии за счет угнетения синтеза альдостерона. По этой причине у больных с предрасполагающими факторами (СД, почечная недостаточность, ацидоз, исходно повышенное содержание калия в крови, прием ингибиторов АПФ, БРА, калийсберегающих диуретиков) желательно повторно определять содержание калия плазмы, особенно когда длительность лечения превышает 7 сут.
✧ При длительном применении достаточно высоких доз препаратов гепарина, чаще НФГ, возможно возникновение остеопороза.
За 24 ч до крупной операции с риском массивной кровопотери или родов НМГ или фондапаринукс натрия желательно отменить и при необходимости перейти на НФГ.
ПРОТИВОПОКАЗАНИЯ
Выделяют общие противопоказания к назначению прямых антикоагулянтов и характерные для препаратов гепарина и фондапаринукса натрия.
Общие противопоказания
• Индивидуальная непереносимость.
• Геморрагические диатезы.
• Продолжающееся серьезное кровотечение.
• Острый бактериальный эндокардит.
Противопоказания к назначению препаратов гепарина
• Содержание тромбоцитов в крови менее 100 тыс. в 1 мм3.
• Иммунная тромбоцитопения, вызванная препаратами гепарина, в анамнезе.
• Острые язвы желудка или кишечника с угрозой кровотечения.
• Недавнее внутричерепное кровотечение.
• Неспецифический язвенный колит, болезнь Крона.
• Тяжелая неконтролируемая АГ.
• Тяжелая печеночная и/или почечная недостаточность.
• Варикозное расширение вен пищевода.
• Тяжелая травма или недавно перенесенное хирургическое вмешательство на глазах или нервной системе.
Противопоказания к назначению фондапаринукса натрия
• Тяжелая почечная недостаточность (клиренс креатинина <30 мл/мин).
• Кормление грудью.
ВЗАИМОДЕЙСТВИЯ
При одновременном использовании других антитромботических ЛС, НПВС увеличивается частота геморрагических осложнений. Антикоагулянтный эффект НФГ уменьшается при одновременном внутривенном введении нитроглицерина (после прекращения лечения нитроглицерином может возникнуть необходимость снижения дозы НФГ).
При одновременном назначении прямых антикоагулянтов с ингибиторами АПФ, БРА, калийсберегающими диуретиками увеличивается риск гиперкалиемии.
Антикоагулянты непрямого действия
КЛАССИФИКАЦИЯ
НАКГ (пероральные антикоагулянты) — антагонисты витамина К.
По химической структуре
• Производные индан-1-3-диона [фениндион (например, фенилин♠)].
• Производные 4-гидрокси-кумарина (варфарин, аценокумарол).
Наиболее широко применяют производные кумарина, что связано с предсказуемостью их действия и стабильными показателями антикоагуляции. К ним относят зарегистрированные в нашей стране варфарин в дозе 2,5 мг, варфарекс♠ в дозе 3 и 5 мг и аценокумарол в дозе 2 мг.
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
• Cнижение образования в печени витамин К-зависимых факторов свертывания: протромбина (II), VII, IX и X факторов, что приводит к снижению уровня тромбина — ключевого фермента свертывания крови.
• Снижение образования белков противосвертывающей системы: протеина C и протеина S. При этом снижение уровня естественного антикоагулянта протеина С происходит быстрее, чем снижение образования витамин К-зависимых факторов свертывания. Данный эффект особенно выражен при использовании в начале терапии высоких доз антикоагулянтов (более 10 мг варфарина или 8 мг аценокумарола) и может привести к развитию венозного тромбоза. Подбор дозы НАКГ позволяет избежать указанных осложнений.
Лабораторный контроль при лечении непрямыми антикоагулянтами
Единственный подходящий метод оценки свертывания крови при назначении НАКГ — протромбиновый тест с представлением результатов в виде МНО. Целевое значение МНО (оптимальное соотношение эффективности лечения и риска кровотечений) у пациентов в возрасте до 75 лет составляет 2,0–3,0 (у больных с искусственными клапанами сердца — 2,5–3,5), для больных старше 75 лет — 1,6–2,5 (в среднем 2,0). В случае возобновления приема НАКГ после эпизодов малых кровотечений целевой диапазон МНО должен соответствовать 2,0–2,5.
ФАРМАКОКИНЕТИКА
Молекулы свободного кумарина подвергаются метаболизму в печени. Наличие почечной недостаточности (при уровне креатинина крови <200 мкмоль/л) не влияет на метаболизм НАКГ.
Заболевания печени, сопровождающиеся повышением гепатоспецифических ферментов более чем в 3 раза, замедляют деградацию кумаринов и тем самым увеличивают их антикоагулянтное действие. Эффективность и безопасность зарегистрированных в нашей стране аценокумарола и варфарина сопоставима, однако фармакодинамика их имеет отличия. Насыщение аценокумаролом происходит быстрее, чем варфарином (на 2–4-й день), пик действия которого приходится на 3–8-е сутки. Варфарин медленнее метаболизируется в печени и для него характерна энтеропеченочная рециркуляция. Все это обеспечивает более длинный период полувыведения у варфарина, составляющий 40–50 ч против 9 ч у аценокумарола. После отмены варфарина действие его максимально продолжается до 5 сут, для аценокумарола этот срок меньше и составляет в среднем 2–3 дня.
ПОКАЗАНИЯ
• Профилактика тромбоэмболических осложнений у больных с ФП.
• Протезирование клапанов сердца.
• Вторичная профилактика сердечно-сосудистых осложнений у больных после острого коронарного синдрома.
• Лечение и профилактика венозных тромбозов и ТЭЛА.
Клиническая эффективность
Фибрилляция предсердий без поражения клапанов сердца. У таких больных наибольшую опасность представляют ишемический инсульт и системные эмболии чаще всего из ушка ЛП.
Варфарин на 33% эффективнее АСК в профилактике инсульта у больных с ФП. При поддержании МНО в пределах 2,0–3,0 снижается как риск инсульта, так и его тяжесть, а также смертность больных с ФП независимо от успеха антиаритмического лечения.
Искусственные клапаны сердца. Основную опасность для жизни больных с искусственными механическими клапанами сердца составляют тромбоэмболические осложнения, обусловленные тромбами, образующимися на поверхности протеза клапана. Назначение варфарина позволяет снизить риск тромбоэмболий на 75%. Лечение должно быть пожизненным, за исключением установки биопротеза больным без ФР тромбоэмболических осложнений, у которых длительность лечения составляет 3 мес.
Тактика антикоагулянтной терапии у больных после протезирования клапанов сердца
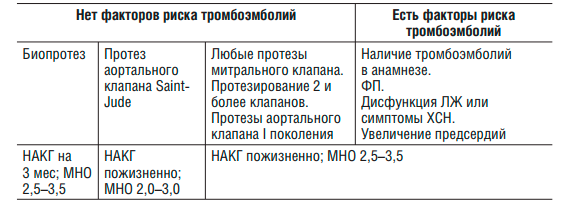
Профилактика венозного тромбоза. Большинство хирургических вмешательств, а также терапевтические заболевания, сопровождающиеся длительной иммобилизацией больного, сопряжены с риском венозного тромбоза. При наличии изменяемых ФР продолжительность лечения должна составлять 3 мес; в случае повторного тромбоза — 6 мес; при наличии у больного неизменяемых ФР венозного тромбоза (врожденная патология системы гемостаза, антифосфолипидный синдром, онкологические заболевания) НАКГ назначают пожизненно. Целевой диапазон
МНО составляет 2,0–3,0.
После острого коронарного синдрома. Высокая частота кровотечений, а также необходимость постоянного лабораторного контроля ограничивают широкое назначение НАКГ больным после ОКС.
Алгоритм подбора дозы непрямых антикоагулянтов
Назначение насыщающей дозы. Варфарин и аценокумарол принимают 1 раз в день вечером. Насыщающую дозу следует давать в течение 3 сут (для варфарина — 5–7,5 мг, для аценокумарола — 4–6 мг), после чего титрование дозы осуществляют с помощью 1/4–1/2 таблетки.
• Показания для назначения меньшей насыщающей дозы:
✧ возраст старше 70 лет;
✧ масса тела менее 60 кг;
✧ общий белок в сыворотке крови менее 60 г/л;
✧ исходно повышенное значение МНО;
✧ исходное повышение АЛТ, АСТ (не более чем в 3 раза);
✧ гипо- или гиперфункция щитовидной железы.
Если масса больного превышает 80 кг, насыщающую дозу можно увеличить.
Насыщение варфарином наступает медленнее, чем аценокумаролом. Если суточная доза варфарина в 10 мг не приводит к достижению необходимого МНО, препаратом выбора считают аценокумарол.
Подбор индивидуальной дозы антикоагулянта. Алгоритм насыщения варфарином и аценокумаролом представлен в
Алгоритм насыщения варфарином (таблетки по 2,5 мг)
| День приема препарата | Режим дозирования |
| 1-й | 2 таблетки (5 мг) однократно вечером после ужина |
| 2-й | 2 таблетки (5 мг) однократно вечером после ужина |
| 3-й | Утром необходимо определить МНО, взять анализ мочи по Нечипоренко |
| МНО <1,0 | Увеличивают суточную дозу на 1/2 таблетки, контроль МНО через 2 дня |
| МНО 1,5–2,0 | Увеличивают суточную дозу на 1/4 таблетки, контроль МНО через 2 дня |
| МНО 2,0–3,0* | Оставляют суточную дозу без изменений, контроль МНО через 2 дня |
| МНО 3,0–4,0 | Уменьшают суточную дозу на 1/4 таблетки, контроль МНО через 2 дня |
| МНО >4,0 | Пропускают 1 прием, далее суточную дозу уменьшают на 1/2 таблетки, контроль МНО через 2 дня |
| 5-й | Утром необходимо определить МНО, взять анализ мочи по Нечипоренко. Действия соответствуют алгоритму 3-го дня. Если подбор дозы занимает более 5 дней, дальнейшая кратность определения МНО составляет 1 раз в 2 дня с использованием алгоритма 3-го дня |
* При наличии двух последовательных значений МНО в диапазоне от 2,0 до 3,0 следующее измерение следует провести через 1 нед, после чего при значении МНО 2,0–3,0 дозу считают подобранной, и в дальнейшем МНО измеряют 1 раз в месяц; для больных после операции имплантации искусственных клапанов алгоритм насыщения такой же.
Необходимо исследовать анализ мочи по Нечипоренко при подборе дозы 1 раз в 3 дня для исключения микрогематурии.
Обследование перед назначением непрямых антикоагулянтов
Оно направлено на выявление признаков анемии, определение состояния печени и почек и исключение возможных источников кровотечения.
Обязательное обследование
• Общий анализ крови.
• Биохимический анализ крови (общий белок, билирубин, креатинин сыворотки крови).
• Коагулограмма (протромбиновое время, МНО).
• Общий анализ мочи, анализ мочи по Нечипоренко (для исключения микрогематурии).
• Анализ кала на скрытую кровь.
• Ультразвуковое исследование почек (для исключения уролитиаза).
Дополнительное обследование
• После любого нарушения мозгового кровообращения: КТ головного мозга, МРТ с исследованием внутримозговых сосудов (для исключения сосудистых мальформаций).
Алгоритм насыщения аценокумаролом (таблетки по 2,0 мг)
| День приема препарата | Режим дозирования |
| 1-й | 2 таблетки (4 мг) однократно вечером после ужина |
| 2-й | 2 таблетки (4 мг) однократно вечером после ужина |
| 3-й | Утром необходимо определить МНО, взять анализ мочи по Нечипоренко |
| МНО <1,5 | Увеличивают суточную дозу на 1/2 таблетки, контроль МНО через 2 дня |
| МНО 1,5–2,0 | Увеличивают суточную дозу на 1/4 таблетки, контроль МНО через 2 дня |
| МНО 2,0–3,0 | Уменьшают суточную дозу на 1/2 таблетки, контроль МНО через 2 дня |
| МНО 3,0–4,0 | Уменьшают суточную дозу на 1/2 таблетки, контроль МНО через 2 дня |
| МНО >4,0 | Пропускают 1 прием, далее суточную дозу уменьшают на 1 таблетку, контроль МНО через 2 дня |
| 5-й | Утром необходимо определить МНО, взять анализ мочи по Нечипоренко |
| МНО <1,5 | Увеличивают суточную дозу на 1/2 таблетки, контроль МНО через 2 дня |
| МНО 1,5–2,0 | Увеличивают суточную дозу на 1/4 таблетки, контроль МНО через 2 дня |
| МНО 2,0–3,0* | Оставляют суточную дозу без изменений, контроль МНО через 2 дня |
| МНО 3,0–4,0 | Уменьшают суточную дозу на 1/4 таблетки, контроль МНО через 2 дня |
| МНО >4,0 | Пропускают 1 прием, далее суточную дозу уменьшают на 1/2 таблетки, контроль МНО через 2 дня |
| 6-й | Утром необходимо определить МНО, взять анализ мочи по Нечипоренко. Действия соответствуют алгоритму 5-го дня. Если подбор дозы занимает более 7 дней, дальнейшая кратность определения МНО составляет 1 раз в 2 дня с использованием алгоритма 5-го дня |
* При наличии двух последовательных значений МНО в диапазоне от 2,0 до 3,0 следующее измерение следует провести через 1 нед, после чего при значении МНО 2,0–3,0 дозу считают подобранной, и в дальнейшем МНО измеряют 1 раз в месяц; для больных после операции имплантации искусственных клапанов сердца алгоритм насыщения такой же.
• Язвенная болезнь желудка или двенадцатиперстной кишки в анамнезе, положительный анализ кала на скрытую кровь, боль в животе: эзофагогастродуоденоскопия, а при необходимости — колоно- и ректороманоскопия.
Непрямые антикоагулянты и инвазивные вмешательства
Высокий риск тромбоэмболических осложнений в преди послеоперационном периоде (основная часть больных)
• Отмена НАКГ.
• НФГ по 15 тыс. ЕД 2 раза в сутки под кожу живота или НМГ в соответствии с существующими рекомендациями при МНО <2,0.
• Отмена гепарина натрия за 24 ч до вмешательства.
• Возобновление гепарина в терапевтической дозе через 24–48 ч после операции с одновременным назначением НАКГ.
• Отмена гепарина натрия при достижении МНО 1,8.
Низкий риск тромбоэмболических осложнений в пред- ипослеоперационном периоде
• Отмена НАКГ (сроком на 7–10 дней) до МНО <1,5 без назначения гепарина натрия.
Низким риском кровотечения сопровождаются следующие вмешательства и процедуры: стоматологические при использовании гемостатической губки или наложении швов после экстракции зуба, эзофагогастродуоденоскопия, колоноскопия, гибкая ректороманоскопия без биопсии, чреспищеводная ЭхоКГ, чреспищеводная стимуляция сердца, ретробульбарные инъекции в офтальмологии. Эти вмешательства и диагностические процедуры не требуют отмены антикоагулянтов; их можно выполнять при значениях МНО в пределах 1,8–2,2.
ПРОТИВОПОКАЗАНИЯ
Абсолютные противопоказания
• Активное кровотечение.
• Тромбоцитопения.
• Геморрагический инсульт в анамнезе.
Относительные противопоказания
• Непереносимость или аллергия на препарат.
• Заболевания и состояния, опасные развитием кровотечений:
✧ внутримозговые аневризмы и сосудистые мальформации;
✧ недавняя травма или обширное оперативное вмешательство;
✧ язвенная болезнь желудка или двенадцатиперстной кишки в стадии обострения;
✧ недостаток витамина К;
✧ злоупотребление алкоголем;
✧ портальная гипертензия с варикозным расширением вен пищевода;
✧ нарушение функции почек (уровень креатинина сыворотки крови более 200 мкмоль/л);
✧ нарушение функции печени (повышение уровня АСТ, АЛТ более чем в 3 раза).
• Геморрагические осложнения в анамнезе:
✧ любое активное кровотечение;
✧ геморрагический инсульт;
✧ желудочно-кишечное кровотечение;
✧ геморрагические диатезы;
✧ макрогематурия;
✧ метроррагии в менопаузе у женщин.
• Невозможность полноценного контроля за лечением:
✧ тяжелые нарушения центральной нервной системы в анамнезе;
✧ деменция;
✧ отсутствие возможности лабораторного контроля за уровнем антикоагуляции.
При назначении НАКГ больным с язвенной болезнью желудка или двенадцатиперстной кишки в анамнезе необходимо обязательно выполнять эзофагогастродуоденоскопию 1 раз в год.
Назначение НАКГ больным с АГ возможно только после достижения уровня АД менее 150/100 мм рт.ст. В период ухудшения течения АГ антикоагулянты необходимо отменить и возобновить лечение только после улучшения состояния.
ПОБОЧНЫЕ ЭФФЕКТЫ
Наибольшие опасения при назначении НАКГ вызывает риск развития кровотечений, частота которых составляет 9–27%, больших — от 0,3 до 4,2% в год. Редкое осложнение — некроз кожи, возникающий чаще на 3–8-й день лечения (при назначении высоких насыщающих доз).
Геморрагические осложнения
Большие осложнения
• Фатальные кровотечения. Они приводят к смерти больного и не могут развиваться без приема НАКГ.
• Жизнеугрожающие кровотечения. Для них характерно наличие одного или нескольких признаков:
✧ нарушение сердечной и дыхательной деятельности;
✧ необходимость проведения хирургического или ангиографического вмешательства;
✧ серьезная кровопотеря со снижением САД менее 90 мм рт.ст., гематокрита менее 20% или потребовавшая переливания не менее трех доз эритромассы;
✧ развитие на фоне кровотечения ИМ, инсульта, слепоты или гемоторакса.
• Серьезные кровотечения:
✧ желудочно-кишечное кровотечение, явное или скрытое, выявленное при эндоскопическом исследовании;
✧ выраженная гематурия продолжительностью более 2 сут или потребовавшая проведения цистоскопии или внутривенной урографии;
✧ кровохарканье;
✧ кровотечение, потребовавшее переливания не менее 2 доз эритромассы.
Малые кровотечения
К ним относят любые другие внутренние или наружные кровотечения, которые не потребовали госпитализации, проведения дополнительного обследования и лечения.
Тактика врача при развитии кровотечения на фоне приема непрямых антикоагулянтов
Большое кровотечение
• Отмена НАКГ.
• Госпитализация, выявление причины и устранение кровотечения.
Абсолютные противопоказания к возобновлению приема НАКГ:
• геморрагический инсульт;
• гемоторакс;
• кровоизлияние в сетчатку глаза.
Прием НАКГ можно возобновить только при условии устранения кровотечения.
Малое кровотечение
• Возникновение кровотечения на фоне повышения уровня МНО. Лечение можно продолжить после прекращения кровотечения и возвращения уровня МНО в целевые пределы. Необходимо установить причину. Дозу антикоагулянта при возобновлении лечения следует уменьшить.
• Возникновение кровотечения МНО в пределах 2,0–3,0. Необходимо установить его источник и поддерживать МНО в пределах 2,0–2,5 в случае возобновления лечения после устранения кровотечения.
При кровотечениях из десен и небольших подкожных гематомах отмена НАКГ не требуется.
Бессимптомное повышение МНО
Достаточно часто повышение МНО не сопровождается кровотечением и требует изменения дозы НАКГ и дополнительных измерений МНО. Необходимо уточнить у больного возможные причины повышения МНО, а также оценить состояние вероятных источников кровотечений. Алгоритм изменения приема НАКГ при бессимптомном повышении МНО приведен в табл.
Алгоритм изменения лечения при бессимптомном повышении МНО
| Значение МНО | Изменение лечения и кратности измерения МНО |
| 3,0–3,5 | Прием НАКГ не пропускать. Уменьшить суточную дозу варфарина или аценокумарола на 1/4 таблетки. Контроль МНО через 1–2 дня |
| 3,5–4,0 | Прием НАКГ не пропускать. Уменьшение суточной дозы варфарина или аценокумарола на 1/2 таблетки. Контроль МНО через 1–2 дня |
| Значение МНО | Изменение лечения и кратности измерения МНО |
| 4,0–5,0 | Отмена НАКГ на 1–2 дня. Контроль МНО через 1–2 дня. Возобновление приема НАКГ при МНО <3,5. Уменьшение суточной дозы варфарина или аценокумарола на 1/2 таблетки |
| >5,0 | Отмена НАКГ на 1–2 дня. Контроль МНО ежедневно. Возобновление приема НАКГ при МНО <3,5. Уменьшение суточной дозы варфарина или аценокумарола на 1 таблетку |
ВЗАИМОДЕЙСТВИЯ
Лекарственные средства, пищевые продукты и состояния, оказывающие влияние на метаболизм непрямых антикоагулянтов
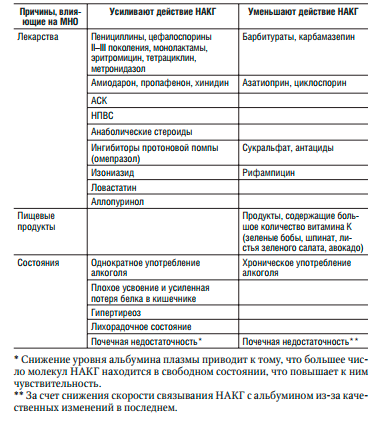
В случае необходимости назначения антибиотика, повышающего риск кровотечения, необходимо уменьшить дозу НАКГ в 1,5–2 раза и дополнительно контролировать МНО. Больным, получающим НАКГ, следует избегать внутримышечных инъекций из-за возможности развития гематом. Необходимые препараты надо вводить внутривенно или назначать внутрь. При необходимости подкожных инъекций инсулина отсутствуют ограничения к назначению НАКГ.
При лихорадочных состояниях, в том числе при вирусных заболеваниях, необходимости приема жаропонижающих ЛС, содержащих АСК, можно пропустить прием НАКГ в течение 1–2 дней.
При совместном назначении НАКГ и антитромбоцитарных препаратов (АСК, клопидогрел) повышается риск кровотечений.
При необходимости совместного назначения с АСК ее доза не должна превышать 100 мг, а целевое значение МНО необходимо поддерживать в пределах 2,0–2,5.
Больным, принимающим НАКГ, целесообразно выдавать памятку с информацией о вероятных побочных эффектах НАКГ, локализации возможных кровотечений и списком ЛС, которые лучше не принимать совместно с антикоагулянтами. Желательно, чтобы в период наблюдения больные имели возможность контакта с врачом по телефону