Медикаментозное лечение нарушений липидного обмена направлено на снижение синтеза ХС, уменьшение его всасывания из просвета кишечника, повышение процессов липолиза и синтеза ЛПВП. К средствам, восстанавливающим липидный обмен, относят: ингибиторы 3-гидрокси-3-метилглутарил-коэнзим А редуктазы (статины), ингибиторы абсорбции ХС в кишечнике (эзетимиб), секвестранты желчных кислот, никотиновую кислоту (ниацин), фибраты, омега-3 полиненасыщенные ЖК. Статины, эзетимиб, никотиновая кислота, секвестранты желчных кислот применяют в основном для устранения гиперхолестеринемии. Для снижения уровня ТГ применяют производные фиброевой кислоты и омега-3 полиненасыщенные ЖК.
Статины
Статины — основные препараты в лечении гиперлипидемии.
В настоящее время в России зарегистрированы ловастатин, симвастатин, правастатин, аторвастатин, флувастатин, розувастатин.
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Статины — ингибиторы фермента 3-гидрокси-3-метилглутарил-коэнзим А-редуктазы. Снижение активности фермента сопровождается уменьшением внутриклеточного содержания ХС в печеночных клетках с увеличением количества рецепторов к ЛПНП на их поверхности, которые распознают, связывают и выводят из кровотока ХС ЛПНП. Статины в высоких дозах подавляют синтез липопротеинов очень низкой плотности (ЛПОНП) в печеночной клетке.
Плейотропные свойства. Статины могут влиять на ряд процессов, не связанных с гиполипидемической активностью. Они снижают уровень С-реактивного белка, подавляют агрегацию тромбоцитов и пролиферативную активность гладкомышечныхклеток сосудистой стенки предположительно за счет частичного подавления синтеза фарнезил пирофосфата и геранил-геранилпирофосфата — веществ, участвующих в активации каскада воспаления в сосудистой стенке.
Клиническое значение
Длительное применение статинов (не менее 5 лет) снижает частоту смертельных исходов от ИБС и других ССЗ на 25–40%, также снижает общую смертность. Снижение уровня ХС ЛПНП вплоть до 1,7–2,0 ммоль/л сопровождается снижением частоты сердечно-сосудистых осложнений у пациентов с ИБС, а также дргими ССЗ, связанными с атеросклерозом.
ФАРМАКОКИНЕТИКА
Статины различаются по фармакокинетическим свойствам: липофильности, абсорбции, связыванию с белками плазмы, взаимодействию с цитохромами, путям выведения, периоду полувыведения и другим признакам. Так, ловастатин и симвастатин — пролекарства, и только после первого прохождения через печень они приобретают свойства активной лекарственной формы. Все остальные статины изначально поступают в виде активного лекарства.
Важным свойством статинов считают липофильность (способность к растворению в жировой среде). Наименьшей липофильностью обладают правастатин и розувастатин. Это значит, что они действуют в основном на уровне печеночных клеток и не проникают в другие органы и ткани (меньшая вероятность поражения мышечной ткани — рабдомиолиза).
Ловастатин, симвастатин и аторвастатин метаболизируются через цитохром CYP3A4, флувастатин — через CYP2C9, розувастатин — через Р-450. Для правастатина путь метаболизма не определен.
Период полувыведения статинов составляет от 1,5 до 3 ч, за исключением статинов последнего поколения — аторвастатина и розувастатина, у которых он составляет 15 и 20 ч соответственно. Выводятся статины преимущественно через печень и гораздо меньшая часть (от 2 до 20%) — через почки.
ПОКАЗАНИЯ
Назначать статины необходимо всем больным при наличии заболеваний, связанных с атеросклерозом, а также больным с высоким и очень высоким риском развития сердечно-сосудистых осложнений для достижения целевых значений показателей липидного обмена.
Как правило, статины назначают однократно, во время вечернего приема пищи, поскольку синтез ХС наиболее интенсивно происходит в ночное время.
Дозировка статинов и ожидаемые эффекты на липидный профиль
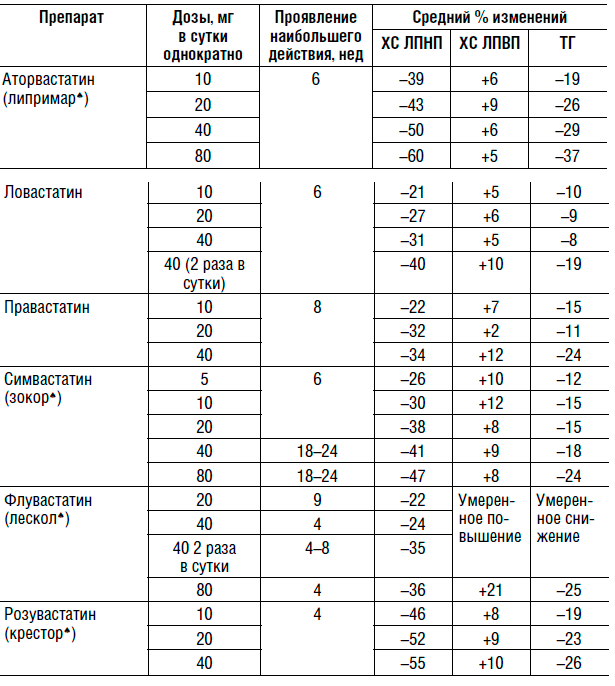
Лечение необходимо начинать с наименьшей дозы, постепенно ее увеличивая для достижения целевого уровня ХС ЛПНП.
ПОБОЧНЫЕ ЭФФЕКТЫ
Переносимость статинов обычно хорошая.
• Пищеварительная система: боль в животе, метеоризм, запоры. У 0,5–1,5% больных возможно повышение активности АСТ и АЛТ. Если уровень хотя бы одного из перечисленных ферментов при двух последовательных измерениях превышает три верхних предела нормальных значений, прием препарата отменяют. При более умеренном повышении активности ферментов достаточно ограничиться снижением дозы препарата. При отмене препарата активность ферментов быстро возвращается к нормальным значениям.
• Опорно-двигательная система: боль и слабость в мышцах.
У 0,1–0,5% больных возможно появление признаков миопатии (боль и слабость в мышцах, повышение уровня креатинфосфокиназы более чем в 5 раз от верхнего предела нормы).
Наиболее опасное осложнение — рабдомиолиз, или распад мышечной ткани, с нарушением работы почек, который сопровождается повышением уровня креатинфосфокиназы. При миопатии и рабдомиолизе прием статинов необходимо немедленно прекратить.
ВЗАИМОДЕЙСТВИЯ
Рабдомиолиз чаще развивается, когда статины сочетают с другими препаратами, метаболизирующимися через систему цитохрома Р-450 и его изоформ. К этим препаратам относят фибраты, цитостатики, антибиотики (макролиды). При необходимости
сов местного назначения препаратов уровень креатинфосфокиназы определяют не реже 1 раза в месяц.
Эзетимиб
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Эзетимиб — ЛС, которое нарушает абсорбцию ХС в кишечнике. Механизм действия точно не установлен.
Клиническое значение
Назначение эзетимиба сопровождается снижением уровня ХС в плазме не более чем на 15–20%. Однако совместное назначение со статинами сопровождается существенным повышением эффективности лечения. Результаты клинических исследований показали, что комбинированное лечение симвастатином и эзетимибом (по 10 мг) снижает уровень ХС ЛПНП в значительно большей степени, чем монотерапия симвастатином в дозе 40 мг. Применение эзетимиба в дозе 10 мг в сочетании с аторвастатином в дозе 20 мг дает такой же эффект по снижению ХС ЛПНП, как и применение аторвастатина в дозе 80 мг. Существует комбинированный препарат, состоящий из 10 мг эзетимиба и 10–20 мг симвастатина.
ФАРМАКОКИНЕТИКА
Период полувыведения препарата составляет 22 ч, поэтому его назначают 1 раз в сутки. Эзетимиб не метаболизируется через систему цитохрома Р-450, поэтому его можно сочетать со многими ЛС.
Никотиновая кислота
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Никотиновая кислота снижает синтез ЛПОНП в печени благодаря подавлению синтеза апобелка В-100.
Клиническое значение
Никотиновая кислота снижает уровень ЛПНП на 10–20%, ТГ — на 20–40%, повышает уровень ЛПВП на 15–30%. Последнее обстоятельство особенно примечательно, потому что ни один из других липид-снижающих препаратов не повышает уровень ХС ЛПВП так эффективно.
ПОКАЗАНИЯ
• Комбинированная гиперлипидемия типа 2в.
• Гипертриглицеридемия в сочетании с низким уровнем ХС ЛПВП.
Никотиновую кислоту применяют редко из-за высокой частоты побочных эффектов. Ее назначают в больших дозах (3–4 г в сутки). Однако в настоящее время разработана форма замедленного высвобождения (ниацин♠), при применении которой побочные эффекты развиваются реже.
ПРОТИВОПОКАЗАНИЯ
• СД.
• Подагра.
ПОБОЧНЫЕ ЭФФЕКТЫ
• Гиперемия лица и верхней половины туловища с чувством жара и приливов.
• Боль в животе.
• Повышение активности печеночных ферментов.
ВЗАИМОДЕЙСТВИЯ
В повседневной клинической практике следует с осторожностью совместно назначать статины с никотиновой кислотой из-за повышенной опасности миопатии.
Секвестранты желчных кислот
Секвестранты желчных кислот — ионообменные смолы (колестирамин).
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Секвестранты связывают желчные кислоты в просвете тонкого кишечника и выводят их с фекальными массами, что сопровождается снижением обратного поступления ХС в печень из кишечника с последующим увеличением на поверхности гепатоцитов рецепторов к ЛПНП и снижением содержания ХС в плазме крови.
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ
При назначении в эффективных дозировках они снижают уровень общего ХС и ХС ЛПНП на 15–30% и повышают уровень ХС ЛПВП на 5%.
ПОКАЗАНИЯ
• Тип 2а гиперлипопротеинемии.
Секвестранты желчных кислот в настоящее время в виде монотерапии не применяют, а используют как дополнительное ЛС при выраженной гиперхолестеринемии.
ПРОТИВОПОКАЗАНИЯ
• Тип 3 семейной гиперлипопротеинемии.
• Концентрация ТГ выше 5,6 ммоль/л.
Дозирование. Колестирамин назначают в дозе 8–24 г в виде порошка, который растворяют в жидкости (вода, сок), за 1 ч до или 4 ч спустя после приема других ЛС. Особенно это относится к бета-адреноблокаторам, антибиотикам, варфарину, диуретикам и сердечным гликозидам.
ПОБОЧНЫЕ ЭФФЕКТЫ
Частая причина отказа от приема — неприятные органолептические свойства порошка.
• Пищеварительная система: запоры, вздутие кишечника, боли в животе. Постепенное повышение дозы позволяет избежать этих эффектов.
ВЗАИМОДЕЙСТВИЯ
Секвестранты желчных кислот могут связывать препараты, принимаемые одновременно с ними, и снижать их активность.
ПОБОЧНЫЕ ЭФФЕКТЫ
Секвестранты желчных кислот не всасываются в желудочнокишечном тракте, поэтому имеют низкий профиль безопасности, что позволяет назначать их беременным и кормящим женщинам, а также детям и подросткам, страдающим семейной гиперхолестеринемией.
Производные фиброевой кислоты (фибраты)
К фибратам относят гемфиброзил, ципрофибрат и фенофибрат.
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Фибраты активируют ядерные рецепторы PPAR α, в результате чего повышаются активность липаз, гидролизующих хиломикроны, ЛПОНП и липопротеины промежуточной плотности (ЛППП), и содержание ЛПВП.
Они подавляют агрегацию тромбоцитов, улучшают функцию эндотелия, снижают уровень фибриногена в крови плейотропное действие.
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ
Фибраты снижают уровень ТГ на 30–50%, ХС ЛПНП — на 10–15% и повышают уровень ХС ЛПВП на 10–20%.
Назначение только фибратов не решает вопросы эффективной вторичной профилактики ИБС. Фенофибрат успешно снижает сердечно-сосудистую смертность, частоту ИМ, инсультов, реваскуляризации коронарных и сонных артерий у больных СД 2-го типа и повышенным риском ИБС, но этот эффект меньше, чем у статинов.
ПОКАЗАНИЯ
• Изолированная гипертриглицеридемия (4-й тип) в сочетании с низким уровнем ХС ЛПВП.
• Комбинированная гиперлипидемия (типы 2в, 3).
Статины и фибраты целесообразно совместно назначать при выраженном повышении уровня ХС и ТГ (в том числе у больных с МС и СД 2-го типа).
Дозирование. Фибраты назначают одновременно с утренним приемом пищи в следующих дозах: гемфиброзил — 600 мг 2 раза в сутки, ципрофибрат — 100–200 мг 1 раз в сутки, фенофибрат —200 мг 1 раз в сутки.
Производные фиброевой кислоты (фибраты)
| Название (торговое наименование) | Доза | Примечание |
| Гемфиброзил | 600 мг 2 раза в сутки | Возможно 900–1500 мг в сутки |
| Ципрофибрат (липанор) | 100 мг 1–2 раза в сутки | Возможно 200 мг в сутки |
| Фенофибрат (липантил) | 200 мг 1 раз в сутки | В виде микронизированной формы 200 мг 1 раз в сутки |
ПРОТИВОПОКАЗАНИЯ
• Желчнокаменная болезнь, холедохолитиаз.
ПОБОЧНЫЕ ЭФФЕКТЫ
• У 5–10% больных: боль в животе, запоры, диарея, метеоризм, сыпь, зуд, головная боль, бессонница (часто проходят самостоятельно).
• Камнеобразование в желчевыводящих путях.
ВЗАИМОДЕЙСТВИЯ
При сочетании фибратов со статинами возрастает риск миалгий и миопатий.
Омега-3 полиненасыщенные жирные кислоты
Сравнительно недавно в России зарегистрирован препарат омакор (концентрированный очищенный рыбий жир из рыб, обитающих в Северных морях), который состоит на 84% из докозагексаеновой и эйкозапентаеновой ЖК.
МЕХАНИЗМ ДЕЙСТВИЯ И ФАРМАКОЛОГИЧЕСКИЕ ЭФФЕКТЫ
Полиненасыщенные омега-3 ЖК снижают уровень ТГ плазмы крови.
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ
Добавление омакора к общепринятому лечению больных в постинфарктный период сопровождается снижением смертности от всех причин, несмертельного ИМ и мозгового инсульта, а также выраженным снижением случаев ВСС.
ПОКАЗАНИЯ
Омакор в дозе 1000 мг однократно в сутки назначают с целью профилактики осложнений ИМ. В дозе 2–4 г в день препарат эффективно снижает уровень ТГ плазмы, поэтому его можно применять по тем же показаниям, что и фенофибрат.
ПОБОЧНЫЕ ЭФФЕКТЫ
• Повышенная кровоточивость.
• Диарея.